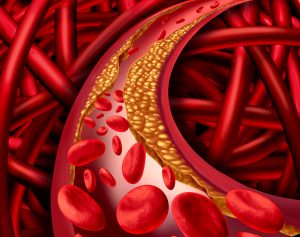
A doença arterial periférica é uma situação que ocorre em virtude do estreitamento ou obstrução dos vasos sanguíneos arteriais, responsáveis por levar o sangue para nutrir as extremidades, como braços e pernas, sendo mais comum o acometimento nos membros inferiores do que nos superiores. Apresenta uma prevalência de 10% a 25% na população acima de 55 anos, sendo que aumenta com a idade. Entre 70% e 80% dos pacientes acometidos são assintomáticos, ou seja, não apresentam qualquer queixa ligada à doença de base. Esse fato pode retardar ou dificultar o diagnóstico precoce, um ponto fundamental para o início do tratamento o mais breve possível, tratamento que melhora as chances de uma evolução positiva da doença. É mais frequente nos homens, mas também pode acometer as mulheres.
A causa mais comum dessa doença é a aterosclerose, fenômeno em que ocorre o acúmulo de placas de ateroma (gordura, proteínas, cálcio e células da inflamação) na parede dos vasos sanguíneos, que causam os estreitamentos e obstruções, levando à dificuldade da progressão do sangue, oxigênio e nutrientes para os tecidos dos membros, como músculos, nervos, ossos e pele.
Os principais fatores de risco associados a essa condição são:
– Colesterol elevado
– Diabetes
– Doença cardíaca (doença arterial coronária)
– Pressão arterial alta (hipertensão arterial sistêmica)
– Doença renal que envolve hemodiálise
– Fumo
– Derrame (doença cerebrovascular)
– Histórico familiar
– Sedentarismo
– Obesidade
– Avanço da idade
O estreitamento ou obstrução dos vasos sanguíneos ocasiona redução no fluxo sanguíneo, o que pode lesar nervos, músculos e outros tecidos a médio e longo prazo. Os membros inferiores (pés e pernas) são a localização mais comum de manifestação da doença arterial obstrutiva. É importante ter em mente o fato da associação entre doença arterial obstrutiva periférica com doença arterial coronariana, ou seja, as pessoas que apresentam placas de ateroma nas artérias das pernas têm alta probabilidade de apresentar placas de ateroma nas artérias que nutrem o coração, as artérias coronárias.
Podemos dizer que a presença de placas de ateroma nas artérias de perna são consideradas um marcador de doença coronariana e que o tratamento deve focar no controle não apenas da parte das artérias da perna, mas também das artérias do coração e de outras artérias do corpo humano.
O principal sintoma é a dificuldade para caminhar, que se manifesta com dor no pé e na panturrilha (batata da perna), eventualmente na coxa e no glúteo (nádega) do membro acometido que cessa depois de alguns minutos de repouso (esse sintoma é chamado de claudicação intermitente).
Nos casos mais avançados, pode ocorrer impotência sexual (disfunção erétil), dor nas pernas mesmo quando em repouso, redução da temperatura das pernas, formigamentos e eventualmente aparecimento de feridas ou gangrena nos pés pela condição de extrema falta de circulação.
Em alguns casos, a doença pode ter um agravamento agudo (rápido) caracterizado por dor intensa, de início súbito, associado à frialdade do membro (diminuição de temperatura), dificuldade de movimentação e parestesias (formigamentos), caracterizando assim um quadro chamado de obstrução arterial aguda que deve ser tratado imediatamente na tentativa de se evitar uma amputação. A suspeita diagnóstica da doença arterial periférica pode ser feita pelo médico generalista, mas a avaliação de um cirurgião vascular é fundamental na confirmação do diagnóstico e na tomada de decisões para o tratamento adequado.
O médico irá verificar os fatores de risco individuais e a história familiar, perguntando se existe história pessoal ou familiar de doença cardíaca, colesterol elevado, diabetes, doença renal, pressão arterial elevada ou algum outro problema circulatório. Durante o exame físico, o médico poderá palpar o pulso na parte superior da perna (junto à virilha), no lado de dentro do tornozelo, na parte de cima do pé e na face posterior do joelho. A história da doença e o exame clínico especializado, realizados pelo médico, são suficientes para o diagnóstico de certeza, mas em alguns casos são necessários alguns exames complementares para auxiliar na decisão sobre o tratamento.
O ultrassom com doppler auxilia no diagnóstico, dando informações, principalmente, sobre as características da passagem de sangue nos diferentes territórios vasculares que são estudados. É um exame não invasivo, ou seja, não utiliza radiação e não provoca dor, e que ajuda a dar respostas iniciais sobre a doença. A angiotomografia, angiorressonância magnética e a angiografia (o cateterismo direto de uma artéria) e injeção de contraste sob visão de raios X (fluoroscopia) são exames utilizados, em geral, para planejamento cirúrgico quando houver indicação para o tratamento invasivo. A maioria dos casos é tratada com orientações quanto à atividade física e mudança de hábitos de vida, como cessação do tabagismo, mudança de hábitos alimentares, controle adequado da pressão arterial, controle dos níveis sanguíneos de colesterol e triglicérides e, quando presente também, rigoroso controle do diabetes.
Prognóstico
Na maioria dos casos diagnosticados de pacientes com uma doença arterial periférica, os sintomas das pernas permanecem estáveis ou melhoram. Entre 15% e 20% dos doentes podem piorar e necessitarem de medidas de tratamento mais invasivas, como as intervenções cirúrgicas. O resultado é melhor nas pessoas que são capazes de continuar sem fumar, de ingerir uma dieta saudável, de manter o seu colesterol sob controle, controlar a pressão arterial e os níveis de açúcar e de praticar exercício físico regularmente.
Naturalmente, cada indivíduo ao desenvolver a doença arterial obstrutiva periférica, carrega consigo características pessoais com inúmeras possibilidades de apresentação clínica, alterações anatômicas e diferentes doenças associadas. Logo, a decisão de qual ou quais as adequadas modalidades/técnicas de tratamento a serem adotadas, após avaliação de suas vantagens e desvantagens, deve ser estabelecida pelo médico que assiste o paciente.
Fonte: Tiago Scherer
Cirurgião vascular e endovascular – CRM 30693 – (54) 3311-6862



.jpg)

.jpg)
.jpg)


